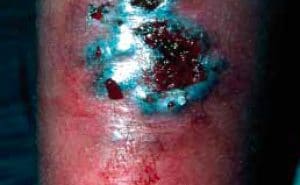
Ulcère de jambe : que faire ?
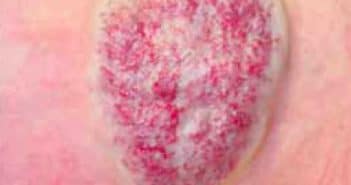
L’ulcère de jambe est une pathologie fréquente dont la prise en charge doit être multidisciplinaire. L’origine est principalement vasculaire. Un bilan vasculaire clinique et paraclinique pour la meilleure prise en charge étiologique est fondamental.
Les soins locaux (désinfection, détersion, bourgeonnement, cicatrisation) doivent suivre des règles rigoureuses pour éviter une complication majeure qui est l’eczéma de contact. L’ulcère veineux se traite par la compression. L’évolution stagnante d’un ulcère malgré des soins bien conduits doit faire pratiquer une biopsie à la recherche d’un carcinome cutané.