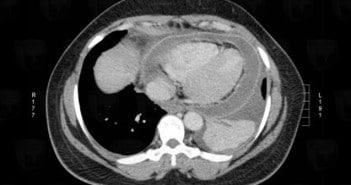
TDM et IRM du péricarde
L’échographie demeure la technique de première intention pour explorer le péricarde. Mais avec leurs progrès techniques respectifs, TDM et IRM fournissent aujourd’hui des compléments morphologiques et fonctionnels précieux.
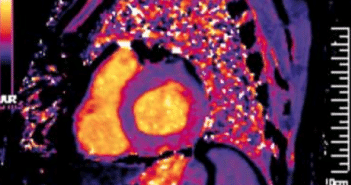
La TDM objective parfaitement les calcifications péricardiques. Elle est également intéressante pour évaluer les pathologies associées extracardiaques et préciser le planning préopératoire.
L’IRM est très contributive par son potentiel en caractérisation tissulaire ainsi que par son analyse du retentissement des pathologies péricardiques sur les performances cardiaques.
La contribution de la TDM et de l’IRM est ainsi appréciable pour des diagnostics complexes ou de pathologies associées pour le bilan de certains épanchements péricardiques, de masses ou pseudo-masses péricardiques, des anomalies constitutionnels, des péricardites chroniques, permettant surtout de mieux distinguer péricardite chronique constrictive et cardiomyopathie restrictive.