Thromboses de stents: facteurs favorisants
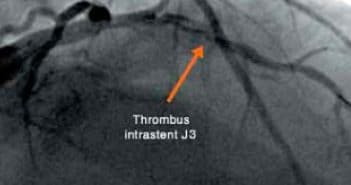
Les thromboses de stents restent le talon d’Achille de la méthode. Elles répondent désormais à des définitions précises établies par l’Academic Research Consortium. Elles sont classées en fonction du degré de certitude et du délai. Les thromboses de stents peuvent survenir au cours du premier mois (aiguës), entre le premier mois et la première année (tardives) et au-delà (très tardives). Les facteurs favorisants impliquent de très nombreux paramètres qui tiennent au patient, à l’opérateur et à la prothèse elle-même. Les facteurs “patients” concernent entre autres la compliance au traitement mais aussi le degré de réponse au traitement antiplaquettaire qui peut désormais être “mesuré”. Les paramètres techniques favorisent l’implantation du stent après une prédilatation au ballon et une postdilatation à haute pression. Quant à la prothèse elle-même, elle est responsable d’un délai de réendothélialisation variable, plus long avec les stents actifs de première génération.