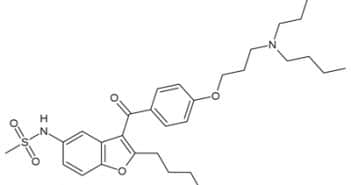
L’étude ATLAS TIMI-51 est un essai contrôlé, randomisé, contre placebo, en double-aveugle et multicentrique ayant inclus 15 526 patients, dont le but est d’évaluer l’apport du rivaroxaban, un anti-Xa administré par voie orale, en complément du traitement conventionnel chez les patients présentant un syndrome coronarien aigu.
Cette étude démontre une réduction significative du taux de MACE chez les patients recevant le rivaroxaban à la dose de 2,5 mg x 2/j ou de 5 mg x 2/j (2 groupes traités, un groupe placebo sans cross-over entre les groupes) en comparaison avec le groupe placebo au prix d’un surrisque hémorragique proportionnel à la posologie utilisée, sans augmentation significative du taux d’hémorragies fatales.
La place du rivaroxaban au sein de notre arsenal thérapeutique reste toutefois à préciser à l’heure du développement de nouveaux antiagrégants plaquettaires toujours plus puissants, associés eux aussi à un excès d’hémorragies.