Sténose carotide : un marqueur de risque coronaire
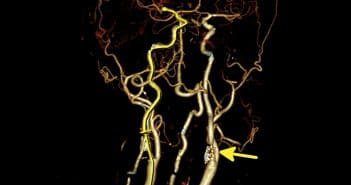
La découverte d’une sténose carotide est une situation fréquente, que ce soit dans le cadre d’un bilan de dépistage systématique ou du bilan étiologique d’un accident ischémique cérébral.
Si la présence de cette sténose carotide est un facteur de risque d’ischémie cérébrale ipsilatérale faisant parfois discuter un traitement de revascularisation, elle est également un très bon marqueur du risque vasculaire, en particulier coronaire. En effet, les patients ayant eu un accident ischémique cérébral lié à la présence d’une sténose carotide, de même que ceux qui ont un simple souffle carotide, présentent un risque de survenue d’infarctus du myocarde et une mortalité vasculaire plus élevés. Ces mêmes patients ont également un risque plus élevé d’avoir des sténoses coronaires occultes, avec une association forte entre la sévérité et la diffusion des lésions d’athérosclérose des artères à distribution cérébrale, en particulier carotide, et la présence et la sévérité des lésions coronaires.
Cependant, la décision de dépister une maladie coronaire asymptomatique chez les patients ayant une sténose carotide symptomatique ou asymptomatique doit rester individuelle et toujours tenir compte de la faisabilité des différentes stratégies de prévention spécifiques à la coronaropathie asymptomatique.